Описание
(AVASTIN
®)
Регистрационный номер: ЛС-000533
Торговое название препарата: Авастин
®
Международное непатентованное название (МНН): Бевацизумаб
Лекарственная форма: Концентрат для приготовления раствора для инфузий
Состав: 1 флакон содержит:
Активное вещество: бевацизумаб – 100 мг (концентрация во флаконе 100 мг/4 мл)/ 400 мг (концентрация во флаконе 400 мг/16 мл);
Вспомогательные вещества: α,α-трегалозы дигидрат – 240.0/960.0 мг, натрия дигидрофосфата моногидрат – 23.2/92.8 мг, натрия гидрофосфат безводный – 4.8/19.2 мг, полисорбат 20 – 1.6/6.4 мг, вода для инъекций до 4.0/16.0 мл.
Описание: Прозрачная или опалесцирующая жидкость, бесцветная или светло-коричневого цвета.
Фармакотерапевтическая группа: Противоопухолевое средство, антитела моноклональные.
Код ATX L01XC07
Фармакологические свойства
Фармакодинамика
Авастин
® (бевацизумаб) - рекомбинантное гиперхимерное (гуманизированное, приближенное к человеческому) моноклональное антитело, которое селективно связывается с биологически активным фактором роста эндотелия сосудов (vascular endothelial growth factor - VEGF) и нейтрализует его. Авастин
® ингибирует связывание фактора роста эндотелия сосудов с его рецепторами (Flt-1, KDR) на поверхности эндотелиальных клеток, что приводит к снижению васкуляризации и угнетению роста опухоли.
Бевацизумаб содержит полностью человеческие каркасные участки с определяющими комплементарность участками гиперхимерного антитела мыши, которые связываются с VEGF. Бевацизумаб получают по технологии рекомбинантной ДНК в системе для экспрессии, представленной клетками яичников китайского хомячка. Бевацизумаб состоит из 214 аминокислот и имеет молекулярный вес около 149 000 дальтон.
Введение бевацизумаба приводит к подавлению метастатического прогрессирования заболевания и снижению микрососудистой проницаемости при различных опухолях человека, включая рак ободочной кишки, молочной железы, поджелудочной железы и предстательной железы.
Доклинические данные по безопасности
Канцерогенный и мутагенный потенциал препарата Авастин
® не изучался.
При введении животным препарата Авастин
® наблюдалось эмбриотоксическое и тератогенное действие.
У активно растущих животных с открытыми зонами роста применение препарата Авастин
® ассоциировалось с дисплазией хрящевой пластины.
В экспериментах на животных обнаружено, что препарат Авастин
® замедляет реэпитализацию ран.
Фармакокинетика
Изучалась фармакокинетика препарата Авастин
® после внутривенного введения (в/в) в различных дозах (0,1-10 мг/кг каждую неделю; 3-20 мг/кг каждые 2 или 3 недели; 5 мг/кг каждые 2 недели или 15 мг/кг каждые 3 недели) у пациентов с различными солидными опухолями.
Фармакокинетика бевацизумаба, как и других антител, описывается двухкамерной моделью. Распределение препарата Авастин
® характеризуется низким клиренсом, низким объемом распределения в центральной камере (Vс) и длительным периодом полувыведения, что позволяет добиться поддержания необходимой терапевтической концентрации препарата в плазме при введении 1 раз в 2-3 недели.
Клиренс бевацизумаба не зависит от возраста пациента.
Клиренс бевацизумаба на 30% выше у пациентов с низким уровнем альбумина и на 7% выше у пациентов с большой опухолевой массой по сравнению с пациентами со средними значениями альбумина и опухолевой массы.
Распределение
Vс составляет 2.73 л и 3.28 л у женщин и мужчин, соответственно, что соответствует объему распределения IgG и других моноклональных антител. Объем распределения в периферической камере (Vр) составляет 1.69 л и 2.35 л у женщин и мужчин, соответственно, при назначении бевацизумаба с другими противоопухолевыми препаратами. После коррекции дозы с учетом массы тела у мужчин Vс на 20% больше, чем у женщин.
Метаболизм
После однократного в/в введения
125I-бевацизумаба его метаболические характеристики аналогичны характеристикам природной IgG молекулы, которая не связывается с VEGF. Метаболизм и выведение бевацизумаба соответствует метаболизму и выведению эндогенного IgG, т.е. в основном осуществляется путем протеолитического катаболизма во всех клетках организма, включая эндотелиальные клетки, а не через почки и печень. Связывание IgG с FcRn-рецепторами защищает его от клеточного метаболизма и обеспечивает длительный период полувыведения.
Выведение
Фармакокинетика бевацизумаба в диапазоне доз от 1.5 до 10 мг/кг в неделю имеет линейный характер.
Клиренс бевацизумаба составляет 0.188 л/сутки у женщин и 0.220 л/сутки у мужчин. После коррекции дозы с учетом массы тела у мужчин клиренс бевацизумаба на 17% больше, чем у женщин. Согласно двухкамерной модели период полувыведения для женщин составляет 18 дней, а для мужчин – 20 дней.
Фармакокинетика у особых групп пациентов
Пациенты пожилого возраста (старше 65 лет)
Не выявлено значимого различия фармакокинетики бевацизумаба в зависимости от возраста.
Дети и подростки
Имеются ограниченные данные фармакокинетики бевацизумаба у детей и подростков. Имеющиеся данные свидетельствуют об отсутствии разницы между объемом распределения и клиренсом бевацизумаба у детей, подростков и взрослых пациентов с солидными опухолями.
Пациенты с почечной недостаточностью
Безопасность и эффективность бевацизумаба у пациентов с почечной недостаточностью не изучалась, т.к. почки не являются основными органами метаболизма и выведения бевацизумаба.
Пациенты с печеночной недостаточностью
Безопасность и эффективность бевацизумаба у пациентов с печеночной недостаточностью не изучалась, т.к. печень не является основным органом метаболизма и выведения бевацизумаба.
Показания к применению
Метастатический колоректальный рак:
- в комбинации с химиотерапией на основе производных фторпиримидина.
Местно рецидивирующий или метастатический рак молочной железы:
- в качестве первой линии терапии в комбинации с паклитакселом.
Распространенный неоперабельный, метастатический или рецидивирующий неплоскоклеточный немелкоклеточный рак легкого:
- в качестве первой линии терапии дополнительно к химиотерапии на основе препаратов платины.
Распространенный и/или метастатический почечно-клеточный рак:
- в качестве первой линии терапии в комбинации с интерфероном альфа-2a.
Глиобластома (глиома IV степени злокачественности по классификации ВОЗ):
- в монотерапии или в комбинации с иринотеканом у больных при рецидиве глиобластомы или прогрессировании заболевания.
Эпителиальный рак яичника, маточной трубы и первичный рак брюшины:
- в качестве первой линии терапии в комбинации с карбоплатином и паклитакселом при распространенном (IIIB, IIIC и IV стадии по классификации FIGO) эпителиальном раке яичника, маточной трубы и первичном раке брюшины.
Противопоказания
Повышенная чувствительность к бевацизумабу или к любому другому компоненту препарата, препаратам на основе клеток яичников китайского хомячка или к другим рекомбинантным человеческим или приближенным к человеческим антителам.
Беременность и период кормления грудью.
Детский возраст, почечная и печеночная недостаточность (эффективность и безопасность применения не установлены).
С осторожностью
При артериальной тромбоэмболии в анамнезе; возрасте старше 65 лет; врожденном геморрагическом диатезе и приобретенной коагулопатии; при приеме полных доз антикоагулянтов для лечения тромбоэмболии до инициации терапии препаратом Авастин
®; клинически значимом сердечно-сосудистом заболевании (ишемическая болезнь сердца или застойная сердечная недостаточность в анамнезе); артериальной гипертензии; венозной тромбоэмболии; заживлении ран; кровотечении/кровохарканьи; желудочно-кишечной перфорации в анамнезе; синдроме обратимой задней лейкоэнцефалопатии; нейтропении; протеинурии.
Способ применения и дозы
Авастин® вводят только внутривенно капельно; вводить препарат внутривенно струйно нельзя!
Авастин
® не предназначен для интравитреального введения.
Авастин
® фармацевтически несовместим с растворами декстрозы.
Необходимое количество препарата Авастин
® разводят до требуемого объема 0.9% раствором натрия хлорида с соблюдением правил асептики. Концентрация бевацизумаба в приготовленном растворе должна находиться в пределах 1,4-16,5 мг/мл.
Начальную дозу препарата вводят в течение 90 минут в виде внутривенной инфузии после химиотерапии, последующие дозы можно вводить до или после химиотерапии. Если первая инфузия хорошо переносится, то вторую инфузию можно проводить в течение 60 минут. Если инфузия в течение 60 минут хорошо переносится, то все последующие инфузии можно проводить в течение 30 минут.
Не рекомендуется снижать дозу бевацизумаба из-за нежелательных явлений. В случае необходимости, лечение препаратом Авастин
® следует полностью или временно прекратить.
Стандартный режим дозирования
Метастатический колоректальный рак
В качестве первой линии терапии: 5 мг/кг один раз в 2 недели или 7.5 мг/кг один раз в 3 недели в виде внутривенной инфузии, длительно.
В качестве второй линии терапии: 10 мг/кг один раз в 2 недели или 15 мг/кг один раз в 3 недели в виде внутривенной инфузии, длительно.
При появлении признаков прогрессирования заболевания терапию препаратом Авастин
® следует прекратить.
Местно рецидивирующий или метастатический рак молочной железы (РМЖ)
10 мг/кг один раз в 2 недели в виде внутривенной инфузии, длительно.
При появлении признаков прогрессирования заболевания терапию препаратом Авастин
® следует прекратить.
Распространенный неоперабельный, метастатический или рецидивирующий неплоскоклеточный немелкоклеточный рак легкого
Авастин
® назначается дополнительно к химиотерапии на основе препаратов платины (максимальная продолжительность химиотерапии 6 циклов), далее введение препарата Авастин
® продолжается в виде монотерапии. При появлении признаков прогрессирования заболевания терапию препаратом Авастин
® следует прекратить.
Рекомендуемые дозы:
- 7.5 мг/кг один раз в 3 недели в виде внутривенной инфузии дополнительно к химиотерапии на основе цисплатина;
- 15 мг/кг один раз в 3 недели в виде внутривенной инфузии дополнительно к химиотерапии на основе карбоплатина.
Распространенный и/или метастатический почечно-клеточный рак
10 мг/кг один раз в 2 недели в виде внутривенной инфузии, длительно.
При появлении признаков прогрессирования заболевания терапию препаратом Авастин
® следует прекратить.
Глиобластома (глиома IV степени злокачественности по классификации ВОЗ)
10 мг/кг один раз в 2 недели в виде внутривенной инфузии, длительно. При появлении признаков прогрессирования заболевания терапию препаратом Авастин
® следует прекратить.
Эпителиальный рак яичника, маточной трубы и первичный рак брюшины
15 мг/кг один раз в 3 недели в виде внутривенной инфузии.
Авастин
® назначается дополнительно к карбоплатину и паклитакселу (максимальная продолжительность химиотерапии 6 циклов), далее введение препарата Авастин
® продолжается в виде монотерапии. Общая продолжительность терапии препаратом Авастин
® - 15 месяцев или до появления признаков прогрессирования заболевания (в зависимости от того, что произойдет раньше).
Режим дозирования у особых групп пациентов
Дети и подростки
Безопасность и эффективность бевацизумаба у детей и подростков не установлена.
Пациенты пожилого возраста (старше 65 лет)
Коррекции дозы у пациентов в возрасте старше 65 лет не требуется.
Пациенты с почечной недостаточностью
Безопасность и эффективность бевацизумаба у пациентов с почечной недостаточностью не изучалась.
Пациенты с печеночной недостаточностью
Безопасность и эффективность бевацизумаба у пациентов с печеночной недостаточностью не изучалась.
Инструкции по применению, обращению и уничтожению
Перед применением раствор необходимо осмотреть на предмет механических включений и изменения цвета.
Авастин
® не содержит противомикробного консерванта, поэтому необходимо обеспечивать стерильность приготовленного раствора и использовать его немедленно. Если препарат не используется сразу, то время и условия хранения приготовленного раствора являются ответственностью пользователя. Хранить приготовленный раствор можно не более 24 часов при температуре от +2°С до +8°С, если разведение проводят в контролируемых и валидированных асептических условиях. Химическая и физическая стабильность приготовленного раствора сохраняются в течение 48 часов при температуре от +2°С до +30°С в 0.9% растворе натрия хлорида. Неиспользованный препарат, оставшийся во флаконе, уничтожают, так как он не содержит консервантов.
Попадание лекарственного препарата вместе с отходами в окружающую среду должно быть сведено к минимуму. Не следует утилизировать препарат с помощью сточных вод или вместе с бытовыми отходами. По возможности необходимо использовать специальные системы для утилизации лекарственных препаратов.
Передозировка
При назначении бевацизумаба в максимальной дозе 20 мг/кг каждые 2 недели внутривенно у нескольких пациентов отмечена головная боль (мигрень) тяжелой степени тяжести.
При передозировке возможно усиление нижеперечисленных побочных явлений. Специфического антидота нет. Лечение симптоматическое.
Побочное действие
Наиболее серьезные побочные действия: перфорации желудочно-кишечного тракта, кровоизлияния, включая легочные кровотечения/кровохарканье (чаще встречаются у пациентов с немелкоклеточным раком легкого), артериальная тромбоэмболия.
У пациентов, получавших Авастин
®, наиболее часто наблюдались: повышение артериального давления, слабость или астения, диарея и боль в животе. Повышение артериального давления и развитие протеинурии, вероятно, имеет дозозависимый характер.
Ниже представлены побочные реакции всех степеней тяжести по классификации
Национального института рака (NCI-CTC), встречавшиеся у пациентов, получавших Авастин
® в комбинации с различными химиотерапевтическими режимами по всем показаниям. Для описания частоты побочных реакций используются следующие категории: очень часто (>10%), часто (>1%-<10%).
Нежелательные реакции отнесены к определенной категории в соответствии с наибольшей частотой возникновения. В рамках одной категории частоты нежелательные реакции представлены в порядке снижения серьезности. Некоторые из перечисленных нежелательных реакций часто наблюдаются при химиотерапии (например, ладонно-подошвенный синдром при терапии капецитабином и периферическая сенсорная нейропатия при терапии паклитакселом или оксалиплатином); однако нельзя исключить утяжеление состояния при терапии препаратом Авастин
®.
Инфекционные и паразитарные заболевания: часто – сепсис, абсцесс, инфекции.
Нарушения со стороны крови и лимфатической системы: очень часто – фебрильная нейтропения, лейкопения, нейтропения, тромбоцитопения; часто – анемия.
Нарушения со стороны обмена веществ и питания: очень часто – анорексия; часто – дегидратация.
Нарушения со стороны нервной системы: очень часто – периферическая сенсорная нейропатия, дисгевзия, головная боль, дизартрия; часто – инсульт, синкопе, сонливость.
Нарушения со стороны органа зрения: очень часто – заболевание глаз, повышенное слезотечение.
Нарушения со стороны сердца: часто – застойная сердечная недостаточность, суправентрикулярная тахикардия.
Нарушения со стороны сосудов: очень часто – повышение артериального давления; часто – артериальная тромбоэмболия; тромбоз глубоких вен; кровотечение.
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения: очень часто – одышка, носовое кровотечение, ринит; часто – легочная тромбоэмболия, гипоксия.
Нарушения со стороны желудочно-кишечного тракта: очень часто – диарея, тошнота, рвота, запор, стоматит, ректальное кровотечение; часто – перфорация желудочно-кишечного тракта, непроходимость кишечника, кишечная непроходимость обтурационная, боль в животе, гастроинтестинальные расстройства.
Нарушения со стороны эндокринной системы: очень часто – недостаточность функции яичников.
Нарушения со стороны кожи и подкожных тканей: очень часто – эксфолиативный дерматит, сухость кожи, изменение цвета кожи; часто – ладонно-подошвенный синдром.
Нарушения со стороны скелетно-мышечной и соединительной ткани: очень часто – артралгия; часто – мышечная слабость, миалгия.
Нарушения со стороны почек и мочевыводящих путей: очень часто – протеинурия; часто – инфекция мочевыводящих путей.
Общие расстройства и нарушения в месте введения: очень часто – астения, повышенная усталость, пирексия, боли, воспаление слизистой оболочки; часто – летаргия.
Нарушения со стороны лабораторных показателей
С терапией препаратом Авастин
® могут быть ассоциированы снижение числа нейтрофилов, снижение числа лейкоцитов и присутствие белка в моче.
Следующие нарушения в лабораторных показателях 3 и 4 степени тяжести по классификации NCI-CTC наблюдались у пациентов, получавших Авастин®, чаще, чем в группе сравнения (>2%): гипергликемия, снижение гемоглобина, гипокалиемия, гипонатриемия, снижение числа лейкоцитов, увеличение протромбинового времени, увеличение международного нормализованного отношения (МНО).
Постмаркетинговое наблюдение
Нарушения со стороны нервной системы: гипертензивная энцефалопатия (очень редко); синдром обратимой задней лейкоэнцефалопатии (редко).
Нарушения со стороны сосудов: почечная тромботическая микроангиопатия, клинически проявляющаяся протеинурией (частота возникновения неизвестна).
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения: перфорация носовой перегородки (частота возникновения неизвестна), легочная гипертензия (частота возникновения неизвестна), дисфония (часто).
Нарушения со стороны желудочно-кишечного тракта: гастроинтестинальная язва (частота возникновения неизвестна).
Нарушения со стороны печени и желчевыводящих путей: перфорация желчного пузыря (частота возникновения неизвестна).
Нарушения со стороны иммунной системы: реакции гиперчувствительности, инфузионные реакции (частота возникновения неизвестна); со следующими возможными одновременными проявлениями: одышка/затруднение дыхания, приливы/покраснение/сыпь, снижение или повышение артериального давления, снижение насыщения кислородом, боль в груди, озноб и тошнота/рвота.
Нарушения со стороны органа зрения (сообщалось после интравитреального введения, которое не зарегистрировано): инфекционный эндофтальмит (частота возникновения неизвестна), в некоторых случаях приведший к стойкой слепоте. В одном случае сообщалось об экстарокулярном распространении инфекции с развитием менингоэнцефалита; интраокулярные воспалительные заболевания (в некоторых случаях приведшие к стойкой слепоте), такие как асептический эндофтальмит, увеит и витреит(частота возникновения неизвестна); отслойка сетчатки (частота возникновения неизвестна); отслойка пигментного эпителия сетчатки (частота возникновения неизвестна); повышение внутриглазного давления (частота возникновения неизвестна); интраокулярные кровоизлияния, такие как кровоизлияния в стекловидное тело или кровоизлияния в сетчатку (частота возникновения неизвестна); субконъюнктивальные кровоизлияния (частота возникновения неизвестна).
После незарегистрированного интравитреального введения препарата Авастин
® пациентам с влажной формой возрастной макулярной дегенерации сетчатки по сравнению с зарегистрированным лечением наблюдался повышенный риск интраокулярного воспаления (частота новых случаев 0,46 на 100 пациенто-лет; препарат сравнения 0.26 на 100 пациенто-лет); повышенный риск необходимости проведения хирургического лечения катаракты (частота новых случаев 6.33 на 100 пациенто-лет; препарат сравнения 5.64 на 100 пациенто-лет).
Получены сообщения о многочисленных случаях развития серьезных нежелательных явлений со стороны органа зрения, включая инфекционный эндофтальмит и другие воспалительные заболевания глаз после применения различных невалидированных методов приготовления, хранения и обращения с препаратом Авастин
®. В ряде случаев имело место серьезное воспаление глаза, приведшее к слепоте, возникавшее при интравитреальном введении другого противоопухолевого химиотерапевтического препарата, предназначенного для внутривенного введения.
Системные нарушения (сообщалось после интравитреального введения, которое не зарегистрировано): после незарегистрированного интравитреального введения препарата Авастин
® пациентам с влажной формой возрастной макулярной дегенерации сетчатки по сравнению с зарегистрированным лечением наблюдался повышенный риск геморрагического инсульта (частота новых случаев 0.41 на 100 пациенто-лет; препарат сравнения 0.26 случаев на 100 пациенто-лет); повышенный риск общей смертности (частота новых случаев 6.03 на 100 пациенто-лет; препарат сравнения 5.51 на 100 пациенто-лет).
Дополнительно, после незарегистрированного интравитреального введения препарата Авастин
® пациентам с влажной формой возрастной макулярной дегенерации сетчатки по сравнению с зарегистрированным лечением наблюдался повышенный риск серьезных системных нежелательных явлений, большинство из которых привели к госпитализации (частота новых случаев 24.1%; препарат сравнения 19.0%).
Нарушения со стороны скелетно-мышечной и соединительной ткани: остеонекроз челюсти (в основном у пациентов, получавших сопутствующую терапию бисфосфонатами или получавших терапию бисфосфонатами ранее).
Взаимодействие с другими лекарственными средствами
Влияние противоопухолевых препаратов на фармакокинетику препарата Авастин®
Не было зарегистрировано клинически значимого влияния на фармакокинетику препарата Авастин
® при совместном с химиотерапией применении. Не обнаружено статистически или клинически значимых различий клиренса препарата Авастин
® у пациентов, получавших монотерапию, и у пациентов, получавших Авастин
® в комбинации с интерфероном альфа-2а или другими химиотерапевтическими препаратами (ИФЛ, ФУ/ЛВ, карбоплатин/паклитаксел, капецитабин, доксорубицин или цисплатин/гемцитабин).
Влияние препарата Авастин® на фармакокинетику других противоопухолевых препаратов
Авастин
® не оказывает значительного влияния на фармакокинетику иринотекана и его активного метаболита (SN38); капецитабина и его метаболитов, а также оксалиплатина (определялось по свободному и общему уровню платины); интерферона альфа-2а; цисплатина.
Достоверных данных о влиянии препарата Авастин
® на фармакокинетику гемцитабина нет.
Комбинация препарата Авастин® и сунитиниба
При применении препарата Авастин
® (10 мг/кг один раз в 2 недели) в комбинации с сунитинибом (50 мг ежедневно) у 7 из 19 пациентов с метастатическим почечно-клеточным раком зарегистрированы случаи развития микроангиопатической гемолитической анемии (МАГА). МАГА относится к подгруппе гемолитических анемий, которая может проявляться фрагментацией эритроцитов, анемией и тромбоцитопенией. У некоторых пациентов дополнительно отмечаются неврологические нарушения, повышенный уровень креатинина, артериальная гипертензия, включая гипертонический криз. Эти симптомы были обратимы после прекращения терапии бевацизумабом и сунитинибом.
Лучевая терапия
Безопасность и эффективность препарата Авастин
® в комбинации с лучевой терапией не установлена.
Авастин
® фармацевтически несовместим с растворами декстрозы.
Особые указания
Лечение препаратом Авастин
® можно проводить только под наблюдением врача, имеющего опыт применения противоопухолевой терапии.
У пациентов, получающих Авастин
®, существует повышенный риск развития
перфорации желудочно-кишечного тракта и желчного пузыря. Наблюдались тяжелые случаи перфорации ЖКТ (у менее 1% пациентов с метастатическим раком молочной железы или неплоскоклеточным немелкоклеточным раком легкого и у 2% пациентов с метастатическим колоректальным, метастатическим почечно-клеточным раком или у пациенток с раком яичников, получавших Авастин
® в первой линии терапии), в том числе и фатальные (у 0.2%-1% всех пациентов, получавших Авастин
®, что составляет 1/3 всех тяжелых случаев). Также наблюдались случаи перфорации ЖКТ и у пациентов с рецидивирующей глиобластомой. Клиническая картина перфораций ЖКТ отличалась по тяжести и варьировала от признаков свободного газа при рентгенографии брюшной полости, которые исчезали без лечения, до перфораций с абсцессом брюшной полости и летальным исходом. В некоторых случаях имело место исходное внутрибрюшинное воспаление в результате язвенной болезни желудка, некроза опухоли, дивертикулита или колита, ассоциированного с химиотерапией. Связь между развитием внутрибрюшинного воспаления и перфораций ЖКТ и терапией препаратом Авастин
® не установлена. При развитии перфорации ЖКТ лечение препаратом Авастин
® следует прекратить.
У пациентов, получающих Авастин
®, существует повышенный риск образования
свищей.
При терапии препаратом Авастин
® зарегистрированы серьезные случаи образования свищей, включая случаи с летальным исходом. Свищи ЖКТ чаще всего возникали у пациентов с метастатическим колоректальным раком (до 2% пациентов), реже при других локализациях опухоли. Нечасто (>0.1%-<1%) регистрировались случаи образования свищей других локализаций (бронхоплевральные, урогенитальные, билиарные) при применении препарата Авастин
® по различным показаниям. Случаи образования свищей регистрировались и при постмаркетинговых наблюдениях. Образование свищей чаще наблюдается в первые 6 месяцев терапии препаратом Авастин
®, но может возникать как через 1 неделю, так и через 1 год и позже после начала терапии.
При возникновении трахео-эзофагеального свища или свища любой локализации 4 степени тяжести терапию препаратом Авастин
® следует отменить. Существуют ограниченные сведения о продолжении использования препарата Авастин
® у пациентов со свищами других локализаций. При возникновении внутреннего свища, не проникающего в ЖКТ, следует рассмотреть вопрос об отмене препарата Авастин
®.
У пациентов, получающих Авастин
®, повышен риск возникновения
кровотечений, особенно связанных с опухолью. Авастин
® следует отменить при возникновении кровотечения 3 или 4 степени тяжести по классификации NCI-CTC. Общая частота возникновения кровотечений 3-5 степени тяжести при применении препарата Авастин
® по всем показаниям составляет 0.4%-5.0% по сравнению с 0-2.9% при химиотерапии. Чаще всего кровотечения были связаны с опухолью (см. ниже) или были небольшими слизисто-кожными (например, носовое кровотечение).
Слизисто-кожные кровотечения наблюдались у 50% пациентов, получавших Авастин
®. Чаще всего наблюдались носовые кровотечения 1 степени тяжести по классификации NCI-CTC, длившиеся менее 5 минут, разрешившиеся без медицинского вмешательства и не требовавшие изменения режима дозирования препарата Авастин
®. Частота небольших слизисто-кожных кровотечений (например, носового кровотечения) зависит от дозы препарата. Реже возникали небольшая кровоточивость десен или вагинальные кровотечения.
Кровотечения, связанные с опухолью: обильные или массивные легочные кровотечения/кровохарканье наблюдались в основном при немелкоклеточном раке легкого. Прием противоревматических/противовоспалительных препаратов, антикоагулянтов, предшествующая лучевая терапия, атеросклероз, центральное расположение опухоли, образование каверны до или во время лечения являются возможными факторами риска развития легочных кровотечений/кровохарканья, при этом только для плоскоклеточного рака легкого установлена статистически достоверная связь с развитием кровотечений. Риск развития легочных кровотечений/кровохарканья у пациентов с определенно установленным плоскоклеточным гистологическим типом опухоли или преимущественно плоскоклеточным гистологическим типом опухоли неизвестен.
У 9% пациентов с немелкоклеточным раком легкого, кроме преимущественно плоскоклеточного гистологического типа опухоли, и получавших Авастин
® в комбинации с химио-терапией, наблюдались геморрагические явления любой степени тяжести по сравнению с 5% пациентов, получавших только химиотерапию. Явления 3-5 степени тяжести наблюдались у 2.3% пациентов, получавших Авастин
® в комбинации с химиотерапией, и у менее 1% пациентов, получавших только химиотерапию. Обильные или массивные легочные кровотечения/кровохарканье могут возникать внезапно, а 2/3 серьезных случаев заканчиваются летальным исходом.
У пациентов с немелкоклеточным раком легкого, получающих препарат Авастин
®, существует повышенный риск образования серьезных легочных кровотечений/кровохарканья, в некоторых случаях с фатальным исходом. Пациенты, недавно имевшие кровотечение/кровохарканье (более 2.5 мл крови), не должны получать Авастин
®.
У пациентов с колоректальным раком возможны кровотечения ЖКТ, связанные с опухолью, в том числе ректальное кровотечение и мелена.
Редко наблюдались кровотечения при других типах опухолей и включали случаи кровотечения в ЦНС у пациентов с метастатическим поражением ЦНС и у пациентов с глиобластомой.
Частота возникновения кровотечений в ЦНС у пациентов с нелеченными метастазами в ЦНС, получавшими Авастин
®, подробно не изучалась. В настоящее время имеются сведения о том, что у 3 из 91 (3.3%) пациентов с опухолями различной локализации и метастазами в ЦНС возникли кровотечения в ЦНС 4 степени тяжести при терапии бевацизумабом. У 1 из 96 (1%) пациентов, не получавших бевацизумаб, развилось кровотечение в ЦНС 5 степени тяжести. При анализе данных, полученных от 83 пациентов с лечеными метастазами в ЦНС, зарегистрирован 1 случай кровотечения в ЦНС 2 степени тяжести (1.2%).
У пациентов с рецидивирующей глиобластомой могут возникать внутричерепные кровотечения. Кровотечения в ЦНС 1 степени тяжести зарегистрированы у 2.4% (2/84) пациентов, получавших монотерапию препаратом Авастин
®. Кровотечения в ЦНС 1, 2 и 4 степени тяжести зарегистрированы у 3.8% (3/79) пациентов, получавших Авастин
® в комбинации с иринотеканом.
Необходимо проводить мониторинг симптомов кровотечений в ЦНС и отменить терапию препаратом Авастин
® в случае возникновения внутричерепного кровотечения.
У пациентов с врожденным геморрагическим диатезом, приобретенной коагулопатией или получавших полную дозу антикоагулянтов по поводу тромбоэмболии, перед назначением препарата Авастин
® следует соблюдать осторожность ввиду отсутствия информации о профиле безопасности препарата у таких пациентов. Не наблюдалось повышения частоты развития кровотечения 3 степени тяжести и выше у пациентов, получавших Авастин
® и варфарин в полной дозе в связи с возникновением венозного тромбоза.
Тяжелые глазные инфекции после приготовления раствора для незарегистрированного интравитреального введения: сообщались отдельные случаи, а также серии случаев серьезных нежелательных явлений со стороны органа зрения (включая инфекционный эндофтальмит и другие воспалительные заболевания) после незарегистрированного интра-витреального введения препарата Авастин
®, раствор которого был приготовлен из флаконов, предназначенных для внутривенного введения онкологическим пациентам. Некоторые из этих явлений привели к потере остроты зрения различной степени тяжести, включая стойкую слепоту.
У пациентов, получавших Авастин
®, наблюдалась повышенная частота возникновения
артериальной гипертензии всех степеней тяжести (до 34%) по сравнению с 14% у пациентов из групп контроля. По всем показаниям частота артериальной гипертензии 3-4 степени тяжести по классификации NCI-CTC составила 0.4%-17.9% в группе препарата Авастин
®; 4 степени тяжести (гипертонический криз) наблюдалась у 1% пациентов из группы препарата Авастин
® и у 0.2% из группы химиотерапии.
Клинические данные по безопасности позволяют предположить, что частота случаев повышения артериального давления (АД), вероятно, зависит от дозы бевацизумаба.
Авастин
® может быть назначен только больным с предварительно компенсированной артериальной гипертензией с дальнейшим контролем АД. Информация о влиянии препарата Авастин
® у пациентов с неконтролируемой артериальной гипертензией на момент начала терапии отсутствует. У пациентов с артериальной гипертензией, требующей лекарственной терапии, рекомендуется временно прекратить терапию препаратом Авастин
® до достижения нормализации АД.
В большинстве случаев нормализация АД достигается с помощью стандартных антигипертензивных средств (ингибиторов АПФ, диуретиков и блокаторов кальциевых каналов), подобранных индивидуально для каждого больного. Отмена терапии препаратом Авастин
® или госпитализация требовались редко.
Очень редко наблюдались случаи гипертензивной энцефалопатии, некоторые с летальным исходом. Риск возникновения артериальной гипертензии, ассоциированной с терапией препаратом Авастин
®, не коррелирует с исходными характеристиками больного, сопутствующим заболеванием или сопутствующей терапией.
Терапию препаратом Авастин
® необходимо прекратить при отсутствии нормализации АД, развитии гипертонического криза или гипертензивной энцефалопатии.
При терапии препаратом Авастин
® зарегистрированы единичные случаи синдрома
обратимой задней лейкоэнцефалопатии (редкое неврологическое заболевание, проявляющееся эпилептическим припадком, головной болью, психическими нарушениями, нарушением зрения, поражением зрительных центров коры головного мозга, с или без артериальной гипертензии и другими симптомами). Диагноз можно подтвердить с помощью методов визуализации головного мозга. В случае развития синдрома обратимой задней лейкоэнцефалопатии следует назначить симптоматическую терапию, тщательно контролировать АД и отменить Авастин
®. Безопасность повторного назначения препарата Авастин
® у таких пациентов не установлена.
При терапии препаратом Авастин
® в комбинации с химиотерапией частота
артериальной тромбоэмболии, включая инсульт, транзиторную ишемическую атаку и инфаркт миокарда и другие явления артериальной тромбоэмболии была выше, чем при назначении только химиотерапии. Общая частота возникновения случаев артериальной тромбоэмболии составила 3.8% по сравнению с 1.7% в группе контроля. У 0.8% пациентов, получавших Авастин
® в комбинации с химиотерапией, и у 0.5% пациентов, получавших только химиотерапию, имелся летальный исход. Случаи нарушения мозгового кровообращения (включая транзиторную ишемическую атаку) сообщались у 2.3% пациентов, получавших Авастин
®, и 0.5% пациентов из контрольной группы; случаи инфаркта миокарда – у 1.4% и 0.7%, соответственно.
При этом явления артериальной тромбоэмболии наблюдались у 11% (11/100) пациентов, получавших терапию препаратом Авастин
®, и у 5.8% (6/104) пациентов, получавших химиотерапию в связи с метастатическим колоректальным раком.
При возникновении артериальной тромбоэмболии терапию препаратом Авастин
® необходимо прекратить. Артериальная тромбоэмболия в анамнезе или возраст старше 65 лет ассоциируются с повышенным риском возникновения артериальной тромбоэмболии во время лечения препаратом Авастин
®. При лечении таких пациентов необходимо проявлять осторожность.
Во время лечения препаратом Авастин
® имеется повышенный риск развития
венозной тромбоэмболии (легочная эмболия, тромбоз глубоких вен, тромбофлебит). Общая частота возникновения венозной тромбоэмболии (тромбоз глубоких вен и легочная эмболия) варьирует от 2.8% до 17.3% по сравнению с 3.2%-15.6% при химиотерапии.
Явления венозной тромбоэмболии 3-5 степени тяжести наблюдались у 7.8% пациентов, получавших Авастин
® в комбинации с химиотерапией, по сравнению с 4.9% пациентов, получавших только химиотерапию. У пациентов, перенесших явление венозной тромбоэмболии и получающих терапию препаратом Авастин
® и химиотерапию, имеется повышенный риск рецидива явления венозной тромбоэмболии, по сравнению с пациентами, получающими только химиотерапию.
Терапию препаратом Авастин
® необходимо прекратить при возникновении жизнеугрожающей легочной тромбоэмболии (4 степень тяжести), а при степени тяжести <3 следует проводить тщательный мониторинг за состоянием пациента.
Застойная сердечная недостаточность (ЗСН) возникала при применении препарата Авастин
® по всем показаниям, но в основном при метастатическом раке молочной железы.
Наблюдались как бессимптомное снижение фракции выброса левого желудочка, так и ЗСН, потребовавшая терапии или госпитализации.
При метастатическом раке молочной железы ЗСН 3 степени тяжести и выше наблюдалась у 3.5% пациентов, получавших Авастин
® в комбинации с химиотерапией, по сравнению с 0.9% пациентов, получавших только химиотерапию. У пациентов, получавших Авастин
® в комбинации с препаратами антрациклинового ряда, частота ЗСН 3 степени тяжести и выше не отличалась от имеющихся данных при терапии метастатического рака молочной железы: 2.9% в группе антрациклины + бевацизумаб и 0% в группе антрациклины + плацебо. При этом частота ЗСН любой степени тяжести не отличалась между двумя исследуемыми группами: 6.2% в группе антрациклины + бевацизумаб и 6.0% в группе антрациклины + плацебо. У большинства пациентов наблюдалось улучшение симптомов и/или фракции выброса левого желудочка при соответствующем лечении.
Данные о риске развития ЗСН у пациентов с ЗСН II-IV класса по NYHA в анамнезе отсутствуют.
В большинстве случаев ЗСН возникала у пациентов с метастатическим раком молочной железы, получавших терапию антрациклинами, лучевую терапию на область грудной клетки в анамнезе или с другими факторами риска развития ЗСН.
Необходимо проявлять осторожность при назначении препарата Авастин
® пациентам с клинически значимым сердечно-сосудистым заболеванием в анамнезе, таким как ишемическая болезнь сердца или ЗСН.
У пациентов, которые не получали терапию препаратами антрациклинового ряда ранее, при применении препарата Авастин
® и препаратов антрациклинового ряда не наблюдалось увеличения частоты ЗСН любой степени тяжести по сравнению с монотерапией препаратами антрациклинового ряда. ЗСН 3 степени тяжести и выше возникала несколько чаще в группе терапии препаратом Авастин
® в комбинации с химиотерапией по сравнению с только химиотерапией, что соответствует и другим данным, полученным у пациентов с метастатическим раком молочной железы и не получающих сопутствующую терапию антрациклинами.
У пациентов с диффузной В-крупноклеточной лимфомой при терапии бевацизумабом и доксорубицином в кумулятивной дозе более 300 мг/м
2 наблюдалось повышение числа новых случаев ЗСН. При сравнении терапии ритуксимаб/циклофосфамид/доксорубицин/винкристин/преднизолон (R-CHOP) + бевацизумаб и R-CHOP число новых случаев не отличалось, но было выше, чем наблюдавшееся ранее при терапии доксорубицином. Частота ЗСН была выше в группе R-CHOP + бевацизумаб.
Авастин
® может отрицательно влиять на
заживление ран. Лечение бевацизумабом следует начинать не менее чем через 28 дней после обширного хирургического вмешательства или при полном заживлении хирургической раны. При развитии во время лечения осложнений, связанных с заживлением раны, Авастин
® необходимо временно отменить до полного заживления раны. Введение препарата Авастин
® также необходимо временно прекратить в случае проведения планового хирургического вмешательства.
У пациентов с метастатическим колоректальным раком, перенесших обширные хирургические вмешательства за 28-60 дней до начала терапии препаратом Авастин
®, повышенного риска послеоперационных кровотечений или осложнений, связанных с заживлением ран, не наблюдалось.
Повышение риска послеоперационных кровотечений или осложнений, связанных с заживлением ран, в течение 60 дней после обширных хирургических вмешательств наблюдалось только у пациентов, которые получали Авастин
® во время операции. Частота возникновения варьировала от 10% (4/40) до 20% (3/15).
Осложнения, связанные с заживлением ран 3-5 степени тяжести наблюдались у 1.1% пациентов с местно рецидивирующим или метастатическим раком молочной железы, получавших Авастин
®, по сравнению с 0.9% в группе контроля.
При терапии рецидивной глиобластомы частота послеоперационных осложнений, связанных с заживлением ран (расхождение краев раны после краниотомии и подтекание цереброспинальной жидкости), составила 3.6% у пациентов, получавших монотерапию препаратом Авастин
®, и 1.3% у пациентов, получавших Авастин
® в комбинации с иринотеканом.
Протеинурия наблюдалась у 0.7%-38% пациентов, получавших Авастин
®. По степени тяжести протеинурия варьировала от транзиторного бессимптомного выявления следов белка в моче и нечасто (у 1.4% пациентов) до нефротического синдрома (протеинурия 4 степени тяжести). Протеинурия 3 степени тяжести зарегистрирована у 3.1% пациентов, получавших Авастин
® по различным показаниям. Однако протеинурия 3 степени тяжести наблюдалась у 7% пациентов с распространенным и/или метастатическим почечно-клеточным раком. Протеинурия не ассоциировалась с нарушением функции почек и редко требовала отмены терапии препаратом Авастин
®.
Риск развития протеинурии повышен у пациентов с артериальной гипертензией в анамнезе. Возможно, протеинурия 1 степени зависит от дозы препарата Авастин
®.
При развитии протеинурии 4 степени Авастин
® необходимо отменить. До начала и во время терапии препаратом Авастин
® рекомендуется проводить анализ мочи на протеинурию.
В большинстве случаев при протеинурии >2 г в сутки терапия препаратом Авастин
® временно приостанавливалась до снижения протеинурии <2 г в сутки.
При терапии препаратом Авастин
® в комбинации с миелотоксичными режимами химиотерапии наблюдалось повышение частоты развития тяжелой
нейтропении, фебрильной нейтропении или инфекций с тяжелой нейтропенией (включая случаи с летальным исходом) по сравнению с химиотерапией.
Пациенты старше 65 лет: при назначении препарата Авастин
® пациентам старше 65 лет существует повышенный риск возникновения артериальной тромбоэмболии (включая развитие инсульта, транзиторной ишемической атаки, инфаркта миокарда), лейкопении 3-4 степени тяжести и тромбоцитопении, а также нейтропении (всех степеней тяжести), диареи, тошноты, головной боли и утомляемости по сравнению с пациентами <65 лет. Повышения частоты развития других побочных реакций, связанных с применением препарата Авастин
® (перфорации ЖКТ, осложнения, связанные с заживлением ран, артериальная гипертензия, протеинурия, застойная сердечная недостаточность и кровотечения), у пациентов старше 65 лет по сравнению с пациентами <65 лет не отмечено.
У пациентов может наблюдаться повышенный риск развития
инфузионных реакций/реакций гиперчувствительности. Существуют данные о более частом развитии анафилактических реакций и реакций анафилактоидного типа у пациентов, получавших Авастин
® в комбинации с химиотерапией, по сравнению с пациентами, получавшими только химиотерапию.
В некоторых случаях частота данных реакций соответствует категории «часто» (до 5% у пациентов, получавших бевацизумаб).
Рекомендуется тщательное наблюдение за пациентом во время и после введения препарата Авастин
®, что является общим правилом во время введения любого препарата, представляющего собой гуманизированное моноклональное антитело. При возникновении реакции необходимо прервать инфузию и провести соответствующие медицинские мероприятия. Систематическая премедикация не может являться гарантией отсутствия инфузионных реакций/реакций гиперчувствительности.
Мужчинам и женщинам детородного возраста во время лечения препаратом Авастин
® и, как минимум, в течение 6 месяцев после окончания лечения необходимо использовать надежные методы контрацепции.
Авастин
® может нарушать фертильность у женщин. Новые случаи недостаточности функции яичников (аменорея продолжительностью 3 мес. и более, уровень ФСГ>30мМЕ/мл, отрицательный тест на беременность c определением ß-ХГЧ в сыворотке) регистрировались чаще у пациенток, получавших бевацизумаб. У большинства пациенток фертильность восстанавливалась после прекращения терапии препаратом Авастин
®. Отдаленные эффекты терапии препаратом Авастин
® на фертильность неизвестны.
Перед назначением препарата Авастин
® необходимо обсудить методы сохранения фертильности с женщинами детородного возраста.
Вскармливание грудным молоком не рекомендуется во время лечения препаратом Авастин
® и, как минимум, в течение 6 месяцев после окончания терапии препаратом Авастин
®.
Влияние на способность управлять транспортными средствами и механизмами
Исследования по изучению влияния препарата на способность управлять транспортными средствами, механизмами не проводились. Пациентам, у которых возникли такие нежелательные явления как синкопе, сонливость или заболевание глаз, следует воздержаться от управления транспортными средствами, механизмами.
Форма выпуска и упаковка
Концентрат для приготовления раствора для инфузий 100 мг/4 мл и 400 мг/16 мл
По 100 мг/4 мл или 400 мг/16 мл препарата в стеклянный флакон (стекло гидролитического класса I ЕФ), укупоренный пробкой из бутилкаучука, ламинированного фторполимером, обжатый алюминиевым колпачком и закрытый пластмассовой крышкой. 1 флакон вместе с инструкцией по применению помещают в картонную пачку.
Срок годности
2 года.
Не использовать по истечении срока годности, указанного на упаковке.
Условия хранения
Хранить при температуре 2-8°С в защищенном от света месте.
Не замораживать.
Хранить в недоступном для детей месте.
Условия отпуска из аптек
По рецепту.
Владелец Регистрационного удостоверения
Ф. Хоффманн-Ля Рош Лтд., Швейцария
F. Hoffmann-La Roche Ltd, Grenzacherstrasse 124, 4070 Basel, Switzerland
Производитель
Дженентек Инк., США
Genentech Inc., 1 DNA Way, South San Francisco, CA 94080-4990, USA
Ф. Хоффманн-Ля Рош Лтд., Швейцария
F. Hoffmann-La Roche Ltd, Grenzacherstrasse 124, 4070 Basel, Switzerland
Рош Диагностикс ГмбХ, Германия
Roche Diagnostics GmbH, Sandhofer Strasse 116, 68305 Mannheim, Germany
Претензии потребителей направлять по адресу Представительства Ф. Хоффманн-Ля Рош Лтд.:
107031, Россия, г. Москва, Трубная площадь, д. 2
В случае упаковки на ЗАО «ОРТАТ» претензии потребителей направлять по адресу:
157092, Россия, Костромская обл., Сусанинский р-н, с. Северное, мкр-н Харитоново
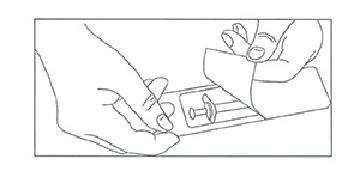 Перед применением необходимо осмотреть раствор препарата в шприце на предмет отсутствия в нем посторонних частиц. Препарат содержащий посторонние частицы применять нельзя!
Положите шприц с препаратом на чистую поверхность.
На фланец корпуса шприца прикреплена специальная полимерная цветная насадка ("крылышки") повышающая удобство удерживания шприца пальцами и таким образом облегчающая проведение инъекции. Не следует снимать эти "крылышки" с шприца.
3. Выберите место для инъекции:
Перед применением необходимо осмотреть раствор препарата в шприце на предмет отсутствия в нем посторонних частиц. Препарат содержащий посторонние частицы применять нельзя!
Положите шприц с препаратом на чистую поверхность.
На фланец корпуса шприца прикреплена специальная полимерная цветная насадка ("крылышки") повышающая удобство удерживания шприца пальцами и таким образом облегчающая проведение инъекции. Не следует снимать эти "крылышки" с шприца.
3. Выберите место для инъекции:
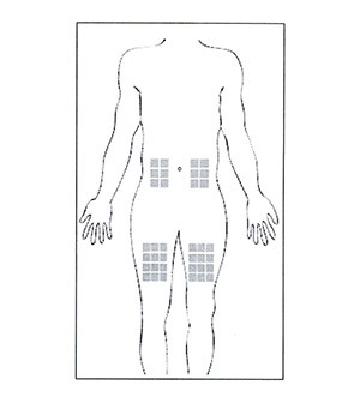 - на животе на расстоянии не менее 5 см вокруг пупка и не выше уровня нижнего ребра
- или на бедре на ширину ладони ниже паховой складки и выше колена.
Не следует вводить препарат в место где имеется болезненность уплотнение покраснение нарушение кожного покрова или гематома.
4. Обработайте место инъекции специальной дезинфицирующей салфеткой или тампоном смоченным 70 % раствором этанола. Подождите 30 секунд перед проведением инъекции.
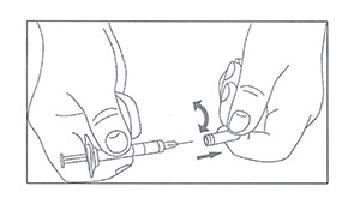
5. Снимите защитный колпачок с иглы стягивая и одновременно поворачивая его. Не дотрагивайтесь до стерильной иглы.
- на животе на расстоянии не менее 5 см вокруг пупка и не выше уровня нижнего ребра
- или на бедре на ширину ладони ниже паховой складки и выше колена.
Не следует вводить препарат в место где имеется болезненность уплотнение покраснение нарушение кожного покрова или гематома.
4. Обработайте место инъекции специальной дезинфицирующей салфеткой или тампоном смоченным 70 % раствором этанола. Подождите 30 секунд перед проведением инъекции.
5. Снимите защитный колпачок с иглы стягивая и одновременно поворачивая его. Не дотрагивайтесь до стерильной иглы.
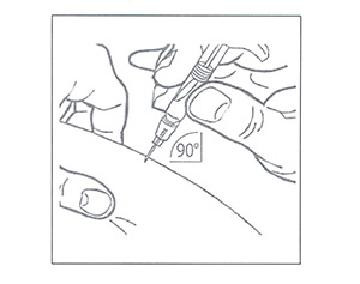
 6. Сформируйте складку кожи большим и указательным пальцем. Полностью введите иглу под кожу под углом в 90°. Введение препарата необходимо проводить в положении сидя или лежа но не стоя.
6. Сформируйте складку кожи большим и указательным пальцем. Полностью введите иглу под кожу под углом в 90°. Введение препарата необходимо проводить в положении сидя или лежа но не стоя.
 7. Введите весь объем препарата из шприца медленно и равномерно сохраняя складку кожи между пальцами. Когда весь препарат будет введен извлеките иглу под тем же углом что и при введении.
7. Введите весь объем препарата из шприца медленно и равномерно сохраняя складку кожи между пальцами. Когда весь препарат будет введен извлеките иглу под тем же углом что и при введении.
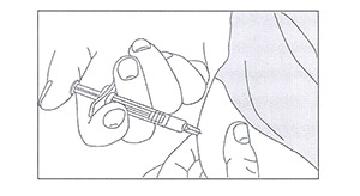 8. Приложите к месту инъекции стерильную марлевую повязку или стерильный тампон.
Не трите при этом место инъекции так как это может вызвать раздражение. Если это необходимо наложите лейкопластырь.
9. Поместите использованный шприц и снятый ранее защитный колпачок в контейнер для отходов сделанный из пластика или стекла с крышкой.
Утилизируйте использованные материалы следя за тем чтобы исключить случайный контакт с ними детей и других лиц.
Во время курса терапии не следует делать инъекции в одно и то же место. Пожалуйста меняйте место инъекции для каждой последующей инъекции (каждую неделю).
Меры предосторожности при применении:
Пациенты должны быть четко проинформированы о том что препарат должен применяться не ежедневно а один раз в неделю.
За проходящими терапию Методжектом® пациентами должно осуществляться
надлежащее наблюдение с тем чтобы признаки возможного токсического воздействия и побочных реакций выявлялись и оценивались без промедления.
Методжект® должен назначаться только врачом-специалистом имеющим достаточные знания и опыт проведения антиметаболической терапии.
Ввиду возможного развития тяжелых или даже фатальных побочных реакций пациенты должны быть полностью проинформированы врачом о возможных рисках и рекомендуемых мерах безопасности.
Применение препарата у детей до 3 лет не рекомендовано ввиду недостаточности данных об эффективности и безопасности лечения этой группы пациентов.
Рекомендуемые обследования и меры безопасности
Перед началом или возобновлением лечения метотрексатом должен быть выполнен развернутый клинический анализ крови с подсчетом форменных элементов крови включая определение числа тромбоцитов; биохимический анализ крови с определением активности ферментов печени концентрации билирубина сывороточного альбумина; рентгенологическое обследование грудной клетки исследование функции почек. При необходимости - диагностические мероприятия для оценки активности туберкулезной инфекции и вирусного гепатита.
Во время лечения (не реже раза в месяц в первые шесть месяцев лечения далее - не реже одного раза в три месяца) необходимо проводить описываемые ниже исследования.
В случае повышения дозы метотрексата частота обследований должна быть увеличена.
1. Обследование слизистой полости рта и глотки для оценки состояния слизистой (стоматит фарингит).
2. Развернутый клинический анализ крови с подсчетом форменных элементов крови включая определение числа тромбоцитов. Подавление гемопоэза вызванное метотрексатом может происходить внезапно в том числе при применении препарата в малых дозах. В любом случае значительного снижения числа лейкоцитов или тромбоцитов необходимо немедленно прервать лечение метотрексатом и провести адекватную поддерживающую терапию. Пациентам должно быть рекомендовано сообщать о любых признаках и симптомах возможных инфекций. Пациенты одновременно применяющие препараты угнетающие кроветворение (например лефлуномид) должны тщательно наблюдаться с контролем показателей (форменных элементов) крови включая число тромбоцитов.
3. Исследование функции печени: особое внимание должно быть уделено выявлению возможного токсического влияния на печень. Лечение не должно начинаться или должно быть прервано при обнаружении в ходе проведения соответствующих обследований или биопсии печени нарушений функции печени присутствовавших до начала лечения или развившихся в процессе лечения. Обычно нарушения развившиеся в процессе лечения приходят в норму в течение двух недель после прерывания терапии метотрексатом после чего по усмотрению лечащего врача лечение может быть возобновлено.
При применении метотрексата по ревматологическим показаниям не существует очевидной необходимости проведения биопсии печени для контроля печеночной токсичности.
Целесообразность проведения биопсии печени у больных псориазом связана с решением вопроса об эффективности рутинных химических анализов показателей печени или исследования пропептида коллагена III типа для выявления и оценки гепатотоксичности. Соответствующая оценка должна проводиться индивидуально для каждого случая с дифференциацией пациентов в зависимости от наличия или отсутствия у них факторов риска таких как избыточное употребление алкоголя в анамнезе устойчивое повышение активности ферментов печени заболевания печени в анамнезе наследственная предрасположенность к заболеваниям печени сахарный диабет ожирение применение в анамнезе гепатотоксичных препаратов или препаратов воздействующих на гемопоэз длительное предшествующее применение метотрексата либо применение метотрексата в кумулятивной дозе 15 г и более.
Контроль "печеночных" ферментов в сыворотке крови: у 13 - 20 % пациентов сообщалось о транзиторном 2-3-кратном превышении нормальных значений трансаминаз. В случае устойчивого повышения активности "печеночных" ферментов должен быть рассмотрен вопрос снижения дозы или прекращения лечения.
Ввиду возможного токсического воздействия препарата на печень пациентам во время лечения метотрексатом за исключением случаев очевидной необходимости следует воздерживаться от одновременного применения других гепатотоксичных препаратов; также следует избегать или по крайней мере существенно сократить употребления алкоголя.
У пациентов применяющих другие гепатотоксичные препараты или препараты угнетающие кровотворение (например лефлуномид) следует тщательно контролировать активность "печеночных" ферментов.
4. Необходимо осуществлять контроль функции почек путем проведения функциональных тестов и анализа мочи.
Так как метотрексат выводится в основном почками в случае недостаточности функции почек следует ожидать повышения концентрации метотрексата в плазме что способно привести к проявлению тяжелых нежелательных побочных эффектов.
В случаях возможного снижения функции почек (например у пожилых пациентов) контрольные обследования следует проводить чаще. Также это относится к случаям одновременного назначения препаратов влияющих на выведение метотрексата препаратов способных привести к поражению почек (например НПВП) или препаратов способных влиять на гемопоэз.
Дегидратация также может усиливать токсичность метотрексата.
5. Обследование дыхательной системы: особое внимание необходимо обращать на симптомы ухудшения функции легких в случае надобности должны быть проведены соответствующие тесты. Симптомы поражения органов дыхания (особенно сухой непродуктивный кашель) неспецифический пневмонит возникающие во время терапии метотрексатом могут свидетельствовать о потенциально опасном заболевании и требуют прерывания лечения и немедленного тщательного обследования для постановки диагноза. Возможно развитие острого или хронического интерстициального пневмонита часто сопровождаемого эозинофилией; сообщалось о связанных с ним летальных случаях. Клинические симптомы вызванного применением метотрексата поражения легких разнообразны однако типичными признаками являются лихорадка кашель затрудненное дыхание гипоксемия. Необходимо проведение рентгеновского обследования грудной клетки для исключения наличия инфильтратов или инфекции.
В случае заболевания легких необходимы быстрая постановка диагноза и отмена лечения.
Развитие заболеваний органов дыхания вызванных применением метотрексата возможно при любых применяемых дозах препарата.
В случае увеличения дозы метотрексата частота обследований должна быть увеличена!
Метотрексат влияет на иммунную систему и вследствие этого может ухудшать ответ на вакцинацию и воздействовать на результаты иммунологических тестов. Особенная осторожность требуется в случаях применения препарата у пациентов с хроническими инфекционными заболеваниями вне периодов обострения (Herpes zoster туберкулез гепатит В или С) из-за возможности обострения заболевания.
Необходим отказ от иммунизации.
У пациентов применяющих низкие дозы метотрексата могут возникать злокачественные лимфомы; в этих случаях лечение должно быть прекращено. При отсутствии признаков спонтанной регрессии лимфомы необходимо проведение цитотоксической терапии. Сообщалось о редких случаях развития острой мегалобластной панцитопении при совместном применении с метотрексатом антагонистов фолиевой кислоты (таких как триметоприм/сульфаметоксазол).
На фоне применения метотрексата повышается вероятность развития дерматита и ожогов кожных покровов под действием солнечного облучения и УФ-облучения.
У больных псориазом возможно обострение заболевания в результате УФ-облучения во время лечения метотрексатом (реакция фотосенсибилизации).
У пациентов с дополнительным объемом распределения (наличие плеврального выпота асцита) выведение метотрексата замедлено. У таких пациентов требуется проведение особо тщательного контроля токсичности снижение дозы а в некоторых случаях - отмена лечения метотрексатом. Перед началом терапии Методжектом® следует дренировать выпот из плевральной или брюшной полости.
При проявлении диареи и язвенного стоматита терапию метотрексатом необходимо прервать так как в таких случаях возможны развитие геморрагического энтерита и смерть в результате интерстициальной перфорации.
Витаминные препараты и другие продукты содержащие фолиевую кислоту фолиниевую кислоту или их производные могут снизить эффективность метотрексата.
У пациентов с псориазом метотрексат должен применяться только в случаях тяжелых упорных инвалидизирующих форм заболевания плохо поддающихся лечению с применением других схем терапии и только после подтверждения диагноза биопсией и/или после консультации дерматолога.
Препарат содержит менее 1 мМоль натрия в одной дозе т.е. практически свободен от натрия что важно для пациентов находящихся на натриевой диете.
Перед назначением препарата женщинам необходимо убедиться в отсутствии беременности так как метотрексат эмбриотоксичен и может вызывать аборты и дефекты плода. Метотрексат влияет на сперматогенез и овогенез что может приводить к снижению детородной функции во время лечения. Данные эффекты обратимы после отмены терапии.
Пациенты детородного возраста обоих полов должны применять надежные меры контрацепции во время лечения метотрексатом и как минимум в течение 6 месяцев после его окончания.
Пациенты детородного возраста и их партнеры должны быть надлежащим образом проинформированы о возможных рисках в отношении детородной функции и беременности связанных с применением метотрексата.
8. Приложите к месту инъекции стерильную марлевую повязку или стерильный тампон.
Не трите при этом место инъекции так как это может вызвать раздражение. Если это необходимо наложите лейкопластырь.
9. Поместите использованный шприц и снятый ранее защитный колпачок в контейнер для отходов сделанный из пластика или стекла с крышкой.
Утилизируйте использованные материалы следя за тем чтобы исключить случайный контакт с ними детей и других лиц.
Во время курса терапии не следует делать инъекции в одно и то же место. Пожалуйста меняйте место инъекции для каждой последующей инъекции (каждую неделю).
Меры предосторожности при применении:
Пациенты должны быть четко проинформированы о том что препарат должен применяться не ежедневно а один раз в неделю.
За проходящими терапию Методжектом® пациентами должно осуществляться
надлежащее наблюдение с тем чтобы признаки возможного токсического воздействия и побочных реакций выявлялись и оценивались без промедления.
Методжект® должен назначаться только врачом-специалистом имеющим достаточные знания и опыт проведения антиметаболической терапии.
Ввиду возможного развития тяжелых или даже фатальных побочных реакций пациенты должны быть полностью проинформированы врачом о возможных рисках и рекомендуемых мерах безопасности.
Применение препарата у детей до 3 лет не рекомендовано ввиду недостаточности данных об эффективности и безопасности лечения этой группы пациентов.
Рекомендуемые обследования и меры безопасности
Перед началом или возобновлением лечения метотрексатом должен быть выполнен развернутый клинический анализ крови с подсчетом форменных элементов крови включая определение числа тромбоцитов; биохимический анализ крови с определением активности ферментов печени концентрации билирубина сывороточного альбумина; рентгенологическое обследование грудной клетки исследование функции почек. При необходимости - диагностические мероприятия для оценки активности туберкулезной инфекции и вирусного гепатита.
Во время лечения (не реже раза в месяц в первые шесть месяцев лечения далее - не реже одного раза в три месяца) необходимо проводить описываемые ниже исследования.
В случае повышения дозы метотрексата частота обследований должна быть увеличена.
1. Обследование слизистой полости рта и глотки для оценки состояния слизистой (стоматит фарингит).
2. Развернутый клинический анализ крови с подсчетом форменных элементов крови включая определение числа тромбоцитов. Подавление гемопоэза вызванное метотрексатом может происходить внезапно в том числе при применении препарата в малых дозах. В любом случае значительного снижения числа лейкоцитов или тромбоцитов необходимо немедленно прервать лечение метотрексатом и провести адекватную поддерживающую терапию. Пациентам должно быть рекомендовано сообщать о любых признаках и симптомах возможных инфекций. Пациенты одновременно применяющие препараты угнетающие кроветворение (например лефлуномид) должны тщательно наблюдаться с контролем показателей (форменных элементов) крови включая число тромбоцитов.
3. Исследование функции печени: особое внимание должно быть уделено выявлению возможного токсического влияния на печень. Лечение не должно начинаться или должно быть прервано при обнаружении в ходе проведения соответствующих обследований или биопсии печени нарушений функции печени присутствовавших до начала лечения или развившихся в процессе лечения. Обычно нарушения развившиеся в процессе лечения приходят в норму в течение двух недель после прерывания терапии метотрексатом после чего по усмотрению лечащего врача лечение может быть возобновлено.
При применении метотрексата по ревматологическим показаниям не существует очевидной необходимости проведения биопсии печени для контроля печеночной токсичности.
Целесообразность проведения биопсии печени у больных псориазом связана с решением вопроса об эффективности рутинных химических анализов показателей печени или исследования пропептида коллагена III типа для выявления и оценки гепатотоксичности. Соответствующая оценка должна проводиться индивидуально для каждого случая с дифференциацией пациентов в зависимости от наличия или отсутствия у них факторов риска таких как избыточное употребление алкоголя в анамнезе устойчивое повышение активности ферментов печени заболевания печени в анамнезе наследственная предрасположенность к заболеваниям печени сахарный диабет ожирение применение в анамнезе гепатотоксичных препаратов или препаратов воздействующих на гемопоэз длительное предшествующее применение метотрексата либо применение метотрексата в кумулятивной дозе 15 г и более.
Контроль "печеночных" ферментов в сыворотке крови: у 13 - 20 % пациентов сообщалось о транзиторном 2-3-кратном превышении нормальных значений трансаминаз. В случае устойчивого повышения активности "печеночных" ферментов должен быть рассмотрен вопрос снижения дозы или прекращения лечения.
Ввиду возможного токсического воздействия препарата на печень пациентам во время лечения метотрексатом за исключением случаев очевидной необходимости следует воздерживаться от одновременного применения других гепатотоксичных препаратов; также следует избегать или по крайней мере существенно сократить употребления алкоголя.
У пациентов применяющих другие гепатотоксичные препараты или препараты угнетающие кровотворение (например лефлуномид) следует тщательно контролировать активность "печеночных" ферментов.
4. Необходимо осуществлять контроль функции почек путем проведения функциональных тестов и анализа мочи.
Так как метотрексат выводится в основном почками в случае недостаточности функции почек следует ожидать повышения концентрации метотрексата в плазме что способно привести к проявлению тяжелых нежелательных побочных эффектов.
В случаях возможного снижения функции почек (например у пожилых пациентов) контрольные обследования следует проводить чаще. Также это относится к случаям одновременного назначения препаратов влияющих на выведение метотрексата препаратов способных привести к поражению почек (например НПВП) или препаратов способных влиять на гемопоэз.
Дегидратация также может усиливать токсичность метотрексата.
5. Обследование дыхательной системы: особое внимание необходимо обращать на симптомы ухудшения функции легких в случае надобности должны быть проведены соответствующие тесты. Симптомы поражения органов дыхания (особенно сухой непродуктивный кашель) неспецифический пневмонит возникающие во время терапии метотрексатом могут свидетельствовать о потенциально опасном заболевании и требуют прерывания лечения и немедленного тщательного обследования для постановки диагноза. Возможно развитие острого или хронического интерстициального пневмонита часто сопровождаемого эозинофилией; сообщалось о связанных с ним летальных случаях. Клинические симптомы вызванного применением метотрексата поражения легких разнообразны однако типичными признаками являются лихорадка кашель затрудненное дыхание гипоксемия. Необходимо проведение рентгеновского обследования грудной клетки для исключения наличия инфильтратов или инфекции.
В случае заболевания легких необходимы быстрая постановка диагноза и отмена лечения.
Развитие заболеваний органов дыхания вызванных применением метотрексата возможно при любых применяемых дозах препарата.
В случае увеличения дозы метотрексата частота обследований должна быть увеличена!
Метотрексат влияет на иммунную систему и вследствие этого может ухудшать ответ на вакцинацию и воздействовать на результаты иммунологических тестов. Особенная осторожность требуется в случаях применения препарата у пациентов с хроническими инфекционными заболеваниями вне периодов обострения (Herpes zoster туберкулез гепатит В или С) из-за возможности обострения заболевания.
Необходим отказ от иммунизации.
У пациентов применяющих низкие дозы метотрексата могут возникать злокачественные лимфомы; в этих случаях лечение должно быть прекращено. При отсутствии признаков спонтанной регрессии лимфомы необходимо проведение цитотоксической терапии. Сообщалось о редких случаях развития острой мегалобластной панцитопении при совместном применении с метотрексатом антагонистов фолиевой кислоты (таких как триметоприм/сульфаметоксазол).
На фоне применения метотрексата повышается вероятность развития дерматита и ожогов кожных покровов под действием солнечного облучения и УФ-облучения.
У больных псориазом возможно обострение заболевания в результате УФ-облучения во время лечения метотрексатом (реакция фотосенсибилизации).
У пациентов с дополнительным объемом распределения (наличие плеврального выпота асцита) выведение метотрексата замедлено. У таких пациентов требуется проведение особо тщательного контроля токсичности снижение дозы а в некоторых случаях - отмена лечения метотрексатом. Перед началом терапии Методжектом® следует дренировать выпот из плевральной или брюшной полости.
При проявлении диареи и язвенного стоматита терапию метотрексатом необходимо прервать так как в таких случаях возможны развитие геморрагического энтерита и смерть в результате интерстициальной перфорации.
Витаминные препараты и другие продукты содержащие фолиевую кислоту фолиниевую кислоту или их производные могут снизить эффективность метотрексата.
У пациентов с псориазом метотрексат должен применяться только в случаях тяжелых упорных инвалидизирующих форм заболевания плохо поддающихся лечению с применением других схем терапии и только после подтверждения диагноза биопсией и/или после консультации дерматолога.
Препарат содержит менее 1 мМоль натрия в одной дозе т.е. практически свободен от натрия что важно для пациентов находящихся на натриевой диете.
Перед назначением препарата женщинам необходимо убедиться в отсутствии беременности так как метотрексат эмбриотоксичен и может вызывать аборты и дефекты плода. Метотрексат влияет на сперматогенез и овогенез что может приводить к снижению детородной функции во время лечения. Данные эффекты обратимы после отмены терапии.
Пациенты детородного возраста обоих полов должны применять надежные меры контрацепции во время лечения метотрексатом и как минимум в течение 6 месяцев после его окончания.
Пациенты детородного возраста и их партнеры должны быть надлежащим образом проинформированы о возможных рисках в отношении детородной функции и беременности связанных с применением метотрексата.

